I to nie jest kwestia „silnej woli”, tylko biologii. W badaniu randomizowanym (PERSON) wzięto osoby 40–75 lat z nadwagą/otyłością (BMI 25–40) i insulinoopornością. Zrobiono im OGTT w rozbudowanej wersji i podzielono na dwa fenotypy:
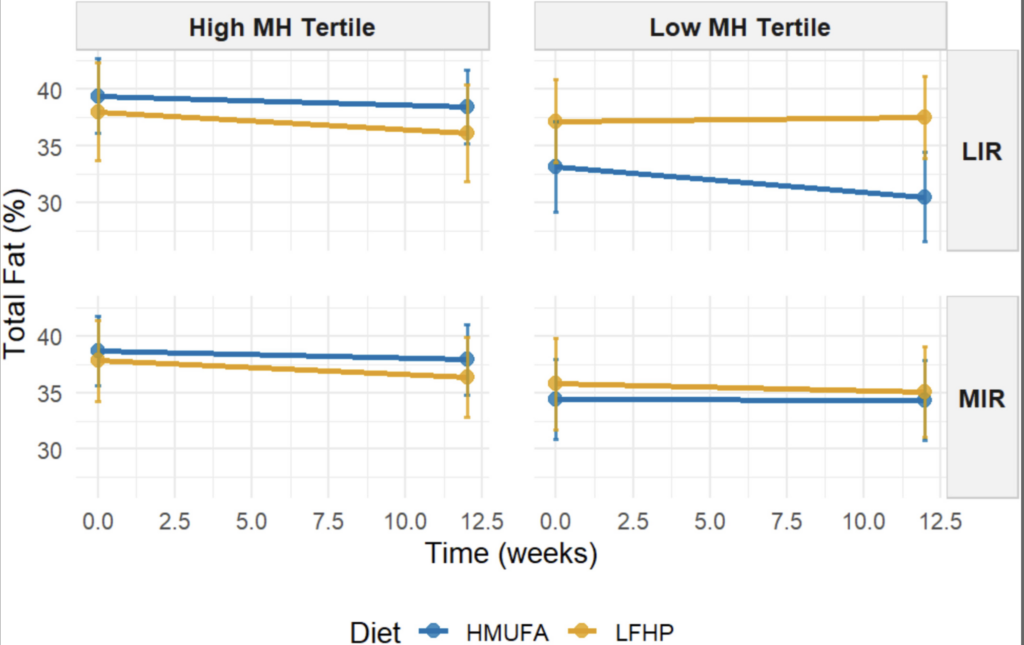
LIR – insulinooporność wątrobowa
MIR – insulinooporność mięśniowa
Dodatkowo oceniono MetaboHealth Score (14 markerów metabolomicznych) – w praktyce: „globalny stan immuno-metaboliczny” (lepszy vs gorszy) i podzielono ludzi na tercyle (niski = lepiej, wysoki = gorzej).
Potem losowo przydzielono jedną z dwóch diet na 12 tygodni:
– dieta bogatsza w jednonienasycone tłuszcze (MUFA)
– dieta low-fat, high-protein, high-fiber
Efekty oceniano na DEXA (android/gynoid/total fat, indeksy masy tłuszczowej i beztłuszczowej).
Co to znaczy w praktyce?
„Insulinooporność” to nie jedna jednostka. To samo menu u dwóch osób może dać inny efekt, bo różnią się fenotypem IR (wątroba vs mięśnie) i „tłem” immuno-metabolicznym.
Uczciwe ograniczenia
To nadal 12 tygodni, podgrupy robią się mniejsze, a metabolomika nie jest standardem gabinetowym. To nie jest gotowy test „dobierz dietę” na dziś. To jest kolejny sygnał, że personalizacja ma sens – ale musi być dobrze zwalidowana.
Wniosek:
Jeśli dieta nie działa, to nie zawsze jest brak silnej woli. Często po prostu trafiasz w złą dietę dla swojego metabolizmu. Insulinooporność to nie jedna jednostka. To samo menu u dwóch osób może dać inny efekt, bo różnią się fenotypem insulinooporności (wątroba vs mięśnie) i „tłem” immuno-metabolicznym.
bfiałek
Źródło: https://onlinelibrary.wiley.com/doi/10.1002/oby.70116
